王海斌医生的科普号
- 精选 口腔癌的防治
被称为“精神分析之父”的弗洛伊德,是20世纪医学史、心理学史上举足轻重的人物,然而这位伟人在晚年却备受口腔癌的折磨,并在极为恶劣的生活质量下度过了他的余生。弗洛伊德61岁时,就发现他的口腔右上腭长了一个小肿物,当时他把这归咎于戒烟和家人患癌自己受刺激而产生的神经官能症。由此,他又恢复了吸烟。6年后,口腔内肿物越来越大,越来越粗糙,并开始无痛性出血,这时他才意识到问题的严重。去医院检查的结果是,他患了口腔癌。弗洛伊德不得不接受手术,可是癌细胞已经扩散,口腔癌已发展到必须切除整个上颌骨的地步。因此,他只得一次又一次手术。当时的颌面整复技术只能大略遮盖手术后留下的空洞,而无法恢复患者的进食、说话等功能,而且假牙戴上拿下都会刺激周围组织产生剧烈疼痛,这位为人类作出杰出贡献的一代伟人,在做了32次癌症手术后,于83岁死于口腔癌。 后人认为,弗洛伊德当初上腭部的小肿物是口腔黏膜白斑。现在已经得知,这种病是最常见的口腔癌前病变之一。所谓癌前病变,是指机体组织的某些病变本身并不是癌,但经过长期的各种刺激,可能转变为癌。弗洛伊德在癌前病变阶段不注意治疗并恢复吸烟,加速了白斑的恶变,导致口腔癌的发生。这一原本可能防止的悲剧就这样发生了。 口腔癌的病因 口腔癌的病因至今不明确,可能与下列因素有关。 (1)长期嗜好烟、酒 :口腔癌患者大多有长期吸烟、饮酒史,而不吸烟又不饮酒者口腔癌少见。印度 Trivandrum 癌肿中心 1982 年治疗 234 例颊粘膜癌,其中 98% 有嚼烟叶及烟块史。世界上某些地区,如斯里兰卡、印度、缅甸、马来西亚等地的居民,有嚼槟榔或“那斯”的习惯。咀嚼槟榔等混合物能引起口腔粘膜上皮基底细胞分裂活动增加,使口腔癌发病率上升。美国 Keller 资料显示吸烟不饮酒或酗酒不吸烟者口腔癌发病率分别是既不吸烟也不饮酒的 2.43 倍和 2.33 倍,而有烟、酒嗜好者的发病率是不吸烟也不饮酒者的 15.5 倍。酒本身并未证明有致癌性,但有促癌作用。酒精可能作为致癌物的溶剂,促进致癌物进入口腔粘膜。 (2)口腔卫生差:口腔卫生习惯差,为细菌或霉菌在口腔内滋生、敏殖创造了条件,从而有利于亚硝胺及其前体的形成。加之口腔炎,一些细胞处于增生状态,对致癌物更敏感,如此种种原因可能促进口腔癌发生。 (3)异物长期刺激:牙齿根或锐利的牙尖、不合适的假牙长期刺激口腔粘膜,产生慢性溃疡乃至癌变。 (4)营养不良:有人认为与缺乏维生素 A 有关,因为维生素 A 有维持上皮正常结构和机能的作用,维生素 A 缺乏可引起口腔粘膜上皮增厚、角化过度而与口腔癌的发生有关。人口统计学研究显示摄入维生素 A 低的国家口腔癌发病率高。维生素 C 缺乏尚无资料证明与口腔癌有关。也有认为与微量元素摄入不足有关,如食物含铁量低。总蛋白和动物蛋白摄取量不足可能与口腔癌有关。锌是动物组织生长不可缺少的元素,锌缺乏可能导致粘膜上皮损伤,为口腔癌的发生创造了有利条件。 (5)粘膜白斑与红斑:口腔粘膜白斑与增生性红斑常是一种癌前期病变。 Silveman 等报道 257 例口腔粘膜白斑病,平均追踪 7.2 年, 45 例经活检证实为鳞癌( 17.5% ),经以往报道的 0.13%~6% 高。因此不论口腔粘膜白斑病病程多长及其良性表现,均需长期随访以便早期发现癌变。据国内口腔粘膜白斑防治科研协作组 1980 年普查报道,中国人白斑患病率为 10.47% 。虽白斑癌变者甚少约为 3%~5% ,但舌是白斑的好发部位,白斑癌变的舌癌在舌癌中可占 1.6%~23% 。 Silverman 等还指出癌前变除粘膜白斑病外,增生性红斑更危险,其恶变几达白斑病人的 4 倍。有作者认为红斑实际上已是早期癌,其红色是肿瘤血管生成及机体对肿瘤发生免疫反应的结果。 Kramer 等报道舌和口底白斑病人,平均随 4.3 年,癌变占 15% ,且红白斑变比白斑的高 5 倍。对红白斑病变取活检应尽可能从红斑区取材,此区阳性率较高。 口腔癌的临床表现 除皮肤癌外,与其他部位的癌相比,口腔癌应更易早期发现,但事实上并非如此。以口腔癌中最常见的舌癌为例,根据近年来国内一些较多病例的报道来看,Ⅰ期病人仅占 10.9%~25.4% 。口腔癌中 90% 以上为鳞形细胞癌,其次为来源于小唾腺的腺癌。颊、硬腭和口底粘膜下小唾液腺分布较多,这些部位的腺癌所占比例亦稍高。黑素瘤、肉瘤和淋巴瘤也可少见于口腔,转移性癌亦少见。 ( 1 )舌癌:除舌尖腹面粘膜下有少数腺体聚集外,其他舌体粘膜下无腺体,因此舌体癌中 95% 以上为鳞形细胞癌,而唾液腺来源的腺癌少见。舌根则不同,其粘膜下生分布着腺体,因此舌根癌中唾腺癌的比例可高达 30% 以上。舌根粘膜有许多结节状淋巴组织,称舌扁桃体,属咽淋巴环一部分,故发生淋巴瘤亦不少见。 ( 2 )颊粘膜癌:颊粘膜下腺体丰富,但分布不均。若以第 1 磨牙前缘为界将颊粘膜分成前后两半,则前半颊粘膜下的腺体分布稀疏,而后半颊粘膜下,特别是磨牙后三角颊粘膜下有丰富密集的腺体,甚至在颊肌及颊肌浅面亦有腺体。因此颊粘膜癌中的腺源性上皮癌所占比例比舌体癌高,腺癌可占颊部恶性肿瘤的 19% 。不同国家及不同地区颊粘膜鳞癌发病情况也不同。在欧美占口腔癌的第 5 位,约占 10% ;在我国北方及西南则各占口腔癌的第 3 位及第 2 位。国内资料,颊鳞癌的发病年龄比舌鳞癌约晚 10 年,但比西方国家早 10-20 年;男性发病率高于女性,男女之比 2:1 。 ( 3 )牙龈癌:牙龈无粘膜下层,亦无腺体,故牙龈癌几乎均为鳞形细胞癌。在下颌磨牙后区发生的小唾液腺肿瘤往往来自磨牙后区粘膜下腺体,不属于牙龈。发生在牙槽粘膜上的鳞形细胞癌则属于牙龈癌。牙龈癌发病年龄较舌癌及颊癌晚,中位年龄在 50 余岁。国外患者年龄更大,约 60 余岁。男性患牙龈癌较女性多。 ( 4 )硬腭癌:腭中线及腭粘膜外缘区无粘膜下层,粘膜与硬腭骨膜紧密相连,而腭中线两侧有粘膜下层。以两侧第 1 磨牙相连线为界,腭前部含脂肪,后部含丰富的腺体,故硬腭癌中除鳞形细胞癌外,还有较高比例的唾液腺来源的癌肿。硬腭癌发病年龄与牙龈癌相似,但比舌及颊癌稍晚;中位年龄在 50 岁以后,比国外的年轻。腭唾液腺癌的发病年龄与口腔他处小唾液腺的癌肿相仿,约比鳞癌早 5-10 年。患硬腭癌(不管是鳞癌还是唾液腺癌)的男性比女性多。 ( 5 )口底癌:舌系带止点两侧,下颌切牙后面的前口底粘膜下有许多小唾液腺称切牙腺,两侧口底粘膜下有舌下腺,因此口底除鳞形细胞癌外,还有不少唾液腺来源的癌。口底鳞癌在西方国家发病率较高,仅次于舌癌,占口腔癌中的第 2 位。但口底鳞癌在我国少见。 口腔癌的手术治疗 手术切除和放射治疗(放疗)仍是治疗口腔癌的两种最有效方法,两者综合应用常优于单独应用。化学治疗(化疗)目前仍属辅助治疗,用于手术前或与放疗配合应用。选择手术抑放疗,除决定于病情外,还取决于经治医生的临床经验与技术以及医院的条件设备。应客观地估计病人情况采用多学科会诊的方法来决定治疗方案。口腔癌治疗的成败在很大程度上决定于第 1 次治疗是否正确。 具备以下条件可采用手术治疗:①无远处转移;能在安全边界内切除原发灶与颈转移灶;②病变属放疗效果差者;③手术切除引起的口腔功能损伤不大,或虽大但通过重建或赝复能使其得到相当程度的补偿并取得病人的同意。 通常口腔癌病人初次就诊时极少伴有远处转移。如疑有远处转移,特别是原发癌较小时,应首先排除第 2 个原发癌。口腔腺样囊性癌可较早发生远处转移,但此癌病程长,原发灶尚可切除者仍可考虑手术。 估计手术可完整切除原始肿瘤与颈转移灶外,还可切除其周围一定量的正常组织而不危及重要组织如颈内动脉、颈总动脉、脑组织等,即可考虑手术切除。 CT 虽有助于估计癌瘤侵犯范围,但仍可在术时发现其侵犯范围比原先估计的要大。这种情况在术前应充分考虑。手术野残留肉眼可见的癌组织即使很少,亦将使手术治疗失败或大大降低治疗效果。术前估计能完整切除癌瘤但可能安全边界不够,经过术前放疗和/或化疗后癌瘤有缩小亦可考虑手术,亦可先手术后放疗。 有下列情况时放疗效果差:①口腔腺上皮来源的癌、疣状鳞癌、鳞癌中心坏死缺氧者对放疗不敏感或虽敏感但放疗后仍会有残癌。②癌侵犯或紧贴骨质,如牙龈癌、硬腭癌或舌、颊粘膜、口底等处癌侵犯上、下颌骨时。骨组织易受放射线损伤,勉强达到放疗根治量常导致骨坏互以致还要进一步手术。③已有明确颈转移灶。口腔癌的颈转移灶难以用放疗根治,故宜手术。即使小的原发癌可用放疗控制,但从放疗开始到结束约需 2 个月左右才能作颈部手术,此时颈转移灶可能发展到难以手术,因此还是作原发灶与颈转移灶的联合根冶术为妥。除非原发癌已较晚,否则可考虑作原发与颈转移灶的术前放疗后再手术。 放射治疗 放射治疗无论是单用或与外科手术综合应用,在口腔癌治疗中均起重要作用。对早期病变采用外照射配合间质插植治疗可获得手术切除同样的效果,并可保持美容、正常咀嚼、吞咽及发音功能,使患者生存质量提高。对中、晚期病变尤其是出现颈淋巴结转移时,单纯放疗疗效较差。理想的治疗方案选择需经放射科与外科医生互相配合,根据病变的解剖部位、浸润范围、颈淋巴结转移程度以及病人全身情况等制定综合治疗方案。 外放射治疗 适用于因各种原因不能接受间质或手术综合治疗者,以及治疗后局部复发或病变广泛行姑息治疗者。 术前放疗 目的是控制原发灶或颈部淋巴结的亚临床病灶,减少手术时的播散机会,同时使肿瘤体积缩小,使原来不能手术的肿瘤病灶变为可以手术,从而提高了手术切除率,减少了局部复发率。 术后放疗 适用于手术后癌肿残留或病理检查提示切缘有癌组织或切缘离肿瘤组织边缘小于 0.5cm 的病例。术后伤口愈合即可进行放疗。 化学治疗 头颈部癌多数为鳞癌,对化疗敏感性较低。在头颈部癌治疗中很少单独应用化疗,常与放疗或手术治疗综合应用,以杀灭亚临床癌细胞;或与放疗合用,以增加放射敏感性;也用于头颈部晚期或复发性癌的姑息治疗。临床资料报道,用于头颈部癌的化疗药物主要有甲氨喋呤( MTX )、博来霉素( BLM )、顺氯氨铂( DDP )和 5- 氟尿嘧啶( 5-FU )。单一用药疗效差,多药联用或与放射、手术配合治疗效较好。 口腔癌癌的预防 对口腔癌的主要预防措施有: (1)消除或减少致癌因素:如及早处理病牙,尤其是残根、残冠、错位芽以及磨牙锐利的尖,去除不良修复体和不良的局部或全口义齿;同时注意口腔卫生,不吃过烫和有刺激的食物,保证适宜的营养,戒除烟、酒等不良习惯,以免口腔黏膜经常损伤和刺激而诱发癌肿。 (2)及时处理癌前病损:最常见的癌前病损有白斑、红斑和扁平苔藓。即口腔黏膜出现白色、红色(或无色)的小斑块状或线条状病变,表面粗糙成糜烂。此外,口腔黏膜出现溃疡、黑色素性病损,以及任何新生物都应尽早请口腔科大夫检查,及时得到处理。以免发生癌变。 此外,良好的口腔卫生习惯,保持健康的精神状态及体育锻炼,对预防口腔癌也是必不可少的。 预后与展望 口腔癌总的 5 年生存率为 50%-70% 。这差别主要是由于受治病例中,早晚期各占比例不同所致,Ⅰ期 5 年生存率可高达 90% 以上,而Ⅳ期的仅 10% 左右。因此提高口腔癌病人长期生存率的关键是加强宣教,提高人们对早期口腔癌的认识,争取早期发现、早期治疗。 口腔癌治疗失败的主要原因是原发灶的局部复发,可高达失败病例的 50%~83% 。这与医院的设备以及经治医生的经验技术密切相关。如手术病例的复发就与手术能否做到彻底切除相关。国外有学者从 398 例口腔癌手术结果分析发现①:切缘阳性病例局部复发率为切缘阴性病列的 2 倍;②随着分期的增大,手术切缘阳性的比例亦增高,可从 T1 的 21% 上升到 T4 的 55% ;③对切缘阳性病例补加术后放疗有降低局部复发率的趋势,但其局部复发率仍高于手术切缘阴性术后不补加放疗的病例。因此手术前及手术中正确估计病灶范围与深度,做到切除彻底,并且掌握能保证甚至促进切除彻底性的修复技术都是很关键的。
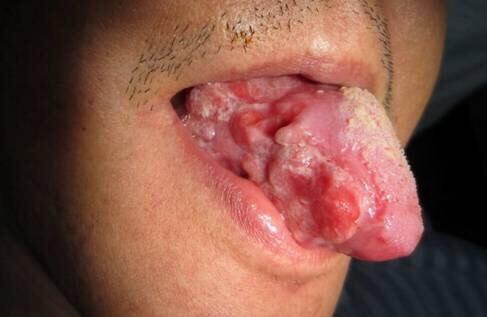 王海斌 副主任医师 郑大一附院 口腔颌面外科1986人已读
王海斌 副主任医师 郑大一附院 口腔颌面外科1986人已读 - 诊前须知 口腔癌早期的八个危险信号!!!
口腔癌是指发生在口腔粘膜的上皮癌,为头颈部常见恶性肿瘤之一。因发生的部位不同,分别称为唇癌、舌癌、颊粘膜癌、牙龈癌、口底癌和硬腭癌等。 口腔癌发生的主要原因有五点: (1)长期吸烟、饮酒; (2)长期有异物刺激口腔粘膜,如锐利的牙、不合适的牙托、假牙等长期刺激或摩擦因素,咀嚼刺激性食品(如槟榔)等; (3)口腔卫生不良,病毒、细菌、霉菌感染极易促使癌症的形成和发展; (4)营养不良,蛋白质、维生素和某些微量元素的长期缺乏,如锌等,导致粘膜损伤而癌变; (5)经久不愈的口腔溃疡和口腔粘膜白斑,往往是口腔癌的癌前病变。 口腔癌的早期很容易被误诊为口腔溃疡或炎症。 为了能早期发现口腔癌,在出现以下症状时应立即到医院进行检查。不同部位的口腔癌其症状大致相似,主要表现为八个异常信号: 1、口腔粘膜颜色改变 正常口腔粘膜为粉红色,如果变成白色、褐色或黑色,则意味着粘膜表皮细胞发生了变化。尤其口腔粘膜白斑、红斑,被认为是口腔癌的癌前病变。如果口腔粘膜原有白斑,最近变得粗糙增厚或出现硬节,则更要高度警惕口腔癌。 2、口腔内长期不愈的溃疡 口腔溃疡比较常见,但普通口腔溃疡有明显的局部不适感,而且病程一般不超过两个星期。如果溃疡的烧灼感和疼痛等症状不减轻,迁延不愈,超过两周仍不见好的,则应格外警惕。 3、疼痛 早期一般无痛或仅有局部异常摩擦感,如出现溃破则会有明显疼痛,肿瘤进一步侵犯附近神经时,可引发耳部和咽喉痛。 4、斑块 口腔粘膜变粗糙、变厚或呈硬结,特别是发生在白斑、色斑及黑痣的基础上,要考虑已有癌变。 5、溃疡 癌瘤的溃疡是浸润性的,溃疡四周边缘隆起,有硬韧的棱缘感,中央凹凸不平或呈菜花状,有坏死组织覆盖,疼痛明显,侵犯神经时有自发性疼痛。 6、肿块 是口腔癌瘤的主要表现形式。一般生长较快,很短时间内就能长到一定体积,表面的肿块可用肉眼看到,组织深处或颌骨内的肿块可因膨隆而能触摸到,或因左右不对称而被发现。口腔内有任何可疑的肿物若无自觉症状,且有变大或破溃的倾向时,也是危险信号。 7、颈部淋巴结肿大 口腔癌多先向附近的颈部淋巴结转移,有时原发灶很小,甚至症状还很不明显,但颈部淋巴结已有转移、变大。所以突然出现颈部淋巴结肿大,也应仔细检查口腔部位。 8、功能障碍 由于肿瘤侵犯张、闭口肌肉和下颌关节,造成开闭口运动受限,开闭口困难。 以上为口腔癌瘤常见的症状,但不一定有以上症状就一定是癌瘤,有时一般炎症也可以出现以上症状,但要提高警惕,一旦发现应立即到医院进行检查,从而达到早期发现,早期诊断,早期治疗的目的。
 王海斌 副主任医师 郑大一附院 口腔颌面外科4.6万人已读
王海斌 副主任医师 郑大一附院 口腔颌面外科4.6万人已读 - 诊后必读 关于口腔的那些误解
第一位:我刷牙经常流血,一定是我刷牙太大力? 刷牙流血多数是因牙龈发炎(牙周炎)所致,但很多人误以为是因刷牙太大力刷损牙龈,所以流血。因此刷牙避开牙龈,导致刷牙不到位,令牙龈周围越来越污秽,促使牙周炎恶化。 第二位:洗牙后牙缝增大及牙齿酸软,一定是洗牙时洗坏了我的牙? 有些病人洗完牙后牙齿酸软,简直觉得是贴钱买难受,更发现牙缝增大,以为一定是洗牙洗坏了牙齿,令牙缝变疏,决定以后不再洗牙。 真实的情况是大量牙石在牙根附近积聚,当洗牙去掉牙石后,牙齿重新外露,会令人觉得牙缝增大,伴有敏感情况,敏感大概三、四天后会慢慢减轻。但是如果不去掉结石,持续刺激牙龈,最终牙根将会暴露,牙齿疼痛甚至脱落。 第三位:少了一只大牙, 我还有几只牙,又不影响外观,不需要镶牙啦? 缺少了一只大牙,会导致咀嚼效率降低,牙隙增加,容易滋生细菌、增加蛀牙及牙周病风险,而且对称牙过度生长,同时临近的牙齿可能会移动或是倾倒,以后即使想镶牙,也会很困难。 第四位:小朋友蛀牙,迟些会换,不需理会? 一般人以为小朋友的牙齿会换,所以蛀了都不要紧。 其实小朋友到12至13岁才会完成换牙的全部程序,如过早脱了幼齿可能会导致其他牙齿畸形,除此之外,蛀牙会引起孩子疼痛,如炎症较重,也可能会感染下面发育中的恒牙,所以小朋友蛀牙情况不容忽视。 第五位:孕妇坏牙,是因为BB抽走牙齿中的钙质。 好多人以为孕妇怀孕期间,容易坏牙和蛀牙,一定是因为腹中胎儿抽走她的钙质,其实这是一般人的误解。孕期由于荷尔蒙分泌改变,孕妇的牙龈容易受牙菌膜分泌的毒素刺激而红肿和出血,同时孕妇饮食习惯改变了,亦比平时多吃了甜、酸食物,加上容易作呕,故容易蛀牙。所以提醒广大女性,在准备孕育宝宝之前,一定要到口腔医院进行全面的口腔检查及口腔清洁护理,为安全度过孕期提供保障。 第六位:我不接受X光检查,因为没有需要,又有辐射。 通过X片可以了解到蛀牙的范围、牙痛的原因及镶牙、种植牙的条件是否足够等,因此在诊治过程中,拍片是必要的。依照目前国际放射防护委员会推荐,民众辐射限值每人每年不得超过5毫西弗(msv)=5000微毫西弗,依此计算,每人每年可以接受200张的牙科口内X光照相,所以牙科X光检查剂量是非常低的。 第七位:补了的牙以後不会再蛀。 一般病人心态都以为补了的牙就是永久,以後都不会再蛀。但试想想,一只健康正常的牙齿都会蛀,试问一只补了的牙又怎会不再蛀呢?蛀牙一般都是坏的饮食习惯及口腔卫生所致,如情况没有改善,补了的牙都较易再蛀,也就是所说的继发龋。所以要保持好口腔卫生,一旦充填材料脱落,要及时补上,避免继发龋的产生。
王海斌 副主任医师 郑大一附院 口腔颌面外科1648人已读





